Хірург-трансплантолог Михайло Загрійчук: Мрію, щоб пересадка органів стала в Україні такою ж рутиною, як видалення апендициту
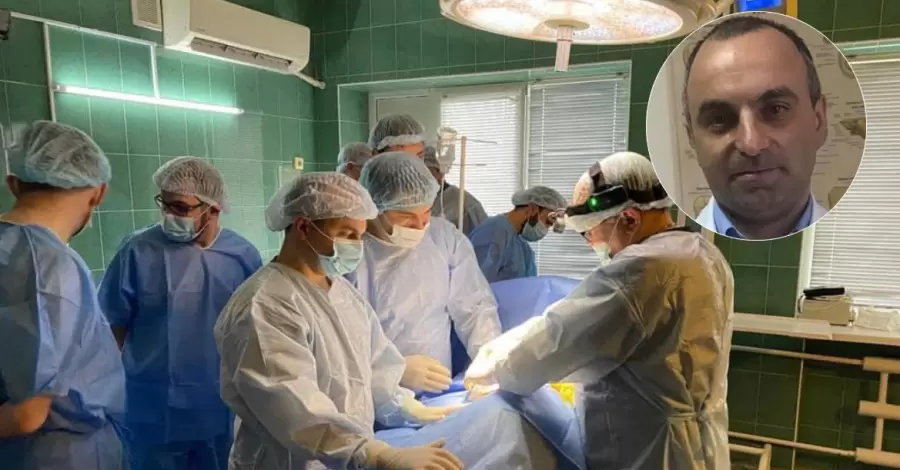
Із Михайлом Загрійчуком – завідувачем Центру трансплантації органів при Київській обласній клінічній лікарні – ми домовилися зустрітися вранці. Але довелося чекати. «Лікар на операції. Вночі з'явився донор», - сказала медсестра.
Це означало, що ось прямо зараз поряд зі мною, яка щойно думала про погоду і побутові дрібниці, чиясь смерть рятує комусь життя. І не одне...
Коли хірург звільнився, перше питання до нього було очевидним.
- Михайле Степановичу, як пройшла операція?
- На щастя, лобре. Ми вилучили чотири органи. У нашому центрі виконали трансплантацію двох нирок, серце забрали та пересадили колеги з Інституту Амосова, печінку відвезли до Інституту Шалімова. Ось ми зараз із вами розмовляємо, а там закінчується операція.
Дуже хороший закон
- Як відбувається цей зв'язок: донор – реципієнт?
- Є люди, яких може врятувати лише пересадка органів. Інакше вони помруть раніше чи пізніше. Можуть швидко померти, і часто це молоді люди.
Водночас у реанімації, на жаль, так влаштоване життя, потрапляють пацієнти, яким лікарі вже не в змозі допомогти. Але у них залишаються здорові органи. Ці органи можуть піти з покійним у землю, а можуть бути пересаджені іншій людині. Тому у всьому цивілізованому світі практикується трансплантація. Наразі вона активно розвивається в Україні завдяки новому закону. Я був учасником робочої групи з розробки змін до законодавства про трансплантацію, оскільки на той час очолював цей напрямок у МОЗ.
Можу сказати, це дуже хороший закон.
- Що таке смерть? Адже людина може жити та дихати під апаратами.
- Коли до лікарні надходить пацієнт, не важливо прийшов він сам або привезли непритомним, його зобов'язані лікувати та підтримувати до останнього шансу. Але якщо відповіді на лікування немає, на певному етапі реаніматологи повинні поставити собі запитання: чи живий мозок?
Легкі під апаратом ШВЛ можуть дихати, серце битися завдяки медикаментам. Але в законі про трансплантацію сказано: смерть мозку дорівнює смерті людини. Процедура діагностики складна, рішення ухвалює не один лікар, а цілий консиліум.
Родичі рідко відмовляють у донорстві
– Що трапилося з пацієнтом, який сьогодні вночі став донором для чотирьох людей?
- Це чоловік 40 років із найважчою формою інсульту – розрив аневризми з великим крововиливом. Такі випадки, на превеликий жаль, ніхто не може ні вилікувати, ні запобігти.
- І ось він помер... Як далі?
- Коли підтверджується діагноз, входить у роботу трансплант-координатор. Він не бере участь у діагностиці, лише бере акт констатації смерті мозку. Якщо координатор бачить, що пацієнт може бути донором, він має отримати згоду родичів на вилучення органів.
З родичами не забороняється говорити нікому з медиків, але присутність трансплант-координатора клініки, де сталася смерть мозку, обов'язкова.
- А вам доводилося говорити із родичами? Ось щойно вони втратили кохану людину, а в них просять її органи. До цього можна звикнути?
- Звісно, говорити доводилося. Це дуже тяжко, звикнути неможливо. Щиро шкода людину, якій лікарі хотіли, намагалися, але не змогли допомогти, шкода її рідних. Але я розумію, що розмова з родичами та донесення правильної позиції – це порятунок життя. І не одного. Ось сьогодні, як я вже казав, ми врятували чотирьох.
У 2002 році Папа Римський Іоанн Павло II сказав, що душа належить Богу, а органи не повинні йти в землю, вони повинні служити людям.
- Як люди ставляться до прохання про донорство?
- Вкрай рідко відмовляють. У нас, принаймні зараз, усі дають згоду. Ставлення до трансплантації у суспільстві змінюється на позитивний бік. Розумні люди розуміють, що близького не повернути. Але якщо врятувати його частинку, це як би продовження життя. Так, в організмі іншого, але життя!
У нас є випадки, коли рідні донора просять познайомити їх із реципієнтом. Якщо бажання взаємно, а ті, хто отримав орган, прагнуть віддячити, відбувається зустріч. Це неймовірні моменти. Люди плачуть від горя та щастя, навіть не знаю, від чого більше. Обіймаються. Емоційна буря, яку переживають у такі моменти лікарі, набагато сильніша, ніж від розмови про донорство.
Ось уявіть: мати чи батько прикладають голову до грудей чужої людини і слухають, як б'ється серце сина... А ти, лікарь, розумієш, що став сполучною ланкою в такому складному ланцюзі, як смерть - життя.
Вирішує не людина, а машина
- І в мене горло перехопило... Працюємо. Як розподіляються органи? Нещодавно була інформація, що печінку, яка призначалася пацієнтці державної лікарні, віддали до приватної клініки. Хто обирає, кому жити?
– Ми не обираємо. В Україні впроваджено та функціонує Єдина державна система трансплантації. Це комп'ютерна програма, куди заведено десятки, якщо не сотні, параметрів та координат.
З одного боку, трансплантаційні центри вносять дані своїх пацієнтів - резус-фактор, тяжкість перебігу основного захворювання, ймовірність смерті, тривалість перебування в листі очікуванні і так далі. З іншого, коли з'являється донор, трансплант-координатор вносить його дані, зокрема документально підтверджену згоду родичів.
Система визначає, що нирка такого донора буде пересаджена реципієнту, а серце відправлено до Інституту Амосова або до Центру серця.
- Ви хочете сказати, що кому жити, а кому чекати свого шансу на життя, вирішує машина?
- Цілком вірно, суб'єктивний фактор виключений. Але це не машинне жеребкування. Це робота складної електронної системи, яка визначає сумісність та ступінь необхідності трансплантації. Цю систему неможливо підкупити, їй байдуже, багатий ти чи бідний.
Запевняю: будь-які махінації, інші погані речі виключені.
- За яким принципом людина, яка потребує трансплантації, прикріплюється до центру?
– Пацієнт сам обирає трансплантаційний центр, якому довіряє. Орієнтуються за кількістю операцій, за їхньою якістю. Адже нікому нецікаво, щоб пересаджений орган відторгся через десять днів. Тому вивчають відгуки людей, які перенесли операцію – задоволені вони чи незадоволені. Це конкурентний ринок.
Пацієнти чекають на свій шанс вдома
– Дві нирки, які були отримані від донора у Київській обласній лікарні, пересадили у центрі при цій самій клініці. То теж вирішила машина?
– Якщо на базі клініки, як наша Київська обласна, працює центр трансплантації, то донорський орган пересаджують у цьому центрі. Це регламентує спеціальний наказ МОЗ. Але знову ж таки вирішують не люди.
У нашого сьогоднішнього донора була ІІ група крові мінус. На такий орган у аркуші очікування центру було п'ять осіб. А нирки дві… Кому їх пересадити, обрала система. Один реципієнт був екстрений - його не можна підключати до гемодіалізу, він міг загинути раніше, ніж той, хто перебуває на штучній нирці. Другий прожив на діалізі вже 15 років.
- Обидва в момент появи донора перебували у вашому центрі?
- Ні, вони приїхали з різних міст. Нирка живе 24 години, тому ми намагалися вилучити її ближче до прибуття.
Пацієнти не лежать у центрах трансплантації. Це дорого, невигідно та безглуздо. Вони чекають удома. Коли система визначає їм орган, терміново приїжджають і лягають на операцію.
- Чи часто доводиться задіяти санавіацію, поліцейський ескорт? Такі операції зараз на слуху.
– У нашому випадку пацієнти приїхали самі, час дозволяв. Коли трапляються екстрені ситуації, організаційні та логістичні моменти супроводжує Український центр трансплант-координації. Домовляються про супровід, переправлення пацієнта чи органу.
Дати згоду можна буде через «Дію»
– Ви говорили, що до донорства у людей змінюється ставлення, але в Україні за законом діє презумпція незгоди. Зараз знову хочуть порушити питання про те, щоб законодавчо запровадити презумпцію згоди: не написав за життя відмову від донорства, станеш ним за замовчуванням після смерті. Це допоможе рятувати більше життів?
- На перший погляд так виглядає. Проте є безліч досліджень систем трансплантації різних країн, які свідчать, що від презумпції згоди чи незгоди кількість донорських органів не збільшується. Бо навіть за презумпції згоди органи не вилучають за замовчуванням. Трансплант-координатори все одно мають говорити із родичами.
- Припустімо, я хочу стати донором. Що потрібно для цього зробити?
- Зараз у МОЗ розробляються алгоритми, зокрема буде задіяна «Дія», до якої внесуть пункт згоди на донорство. Розглядаються та інші варіанти.
- Ви, напевно, давали таку згоду. За якою процедурою?
– Я публічно заявив про це. Знають усі родичі, колеги. Але юридично оформити таку процедуру поки що не можна. Вона буде запроваджена найближчим часом.
Не треба переказувати дурниці
- У світі можна зустріти таку думку: я погодився б на посмертне донорство, але боюся, що мене вб'ють, щоб забрати органи.
– Це казки, дурість, яку не треба транслювати. По-перше, згода на посмертне донорство – це дуже закрита інформація з багаторівневим захистом. По-друге, ніхто не може знати, чи підійдуть його органи взагалі для пересадки. І, тим більше, ніхто не знає, чиї органи йому можуть підійти.
Ось у нашій клініці довелося відмовити одному пацієнтові. Система його обрала, людина приїхала, ми відправили його кров та кров донора на сумісність, і виявилось, що сумісності немає.
– Рік тому у темі трансплантації був повний застій. А зараз як вибух – всюди інформація про пересадки. Як це вийшло?
- Це той рідкісний випадок, коли державна політика виявилася правильною. Розвиток трансплантації в Україні – це позитивна сторона медичної реформи. Не вникатимемо в її глибини, але тут вийшло вдало. Зійшлося багато необхідних складових.
Перше – змінилося законодавство. Друге – держава знайшла ресурси, фінансування. Ми всі розуміємо, що можна будувати космічні плани, але якщо немає грошей, то нічого не вийде. Трансплантація – це дуже дорога процедура.
А для пацієнтів вона зараз безкоштовна.
Сам не вірив, що таке можливо
- Ви можете дати 100% гарантію своїм словам, що трансплантація безкоштовна? А медикаменти, а реабілітація?
- Я даю мільйонновідсоткову гарантію. Я тільки-но повернувся з трансплантації нирки. Ми виконали операцію, і держава одразу перерахувала на лікарню затверджений тариф – 800 тисяч гривень. Цих грошей достатньо, щоб ми закупили медикаменти, витратні матеріали, платили за газ, світло, забезпечили зарплати та премії персоналу. І навіть ще залишається, аби вкласти у розвиток.
Державі це вигідно. Коли українців відправляли на трансплантацію до Білорусі, вона платила 70 000 євро за кожного – 1,5 мільйона гривень. Тепер це вдвічі дешевше, і це інвестиції в нашу охорону здоров'я.
– І харчуванням реципієнтів забезпечуєте?
– І харчуванням. Лікарня централізовано закуповує продукти, цих грошей вистачає. Пацієнт витрачає свої кошти лише на дорогу.
Я ваші сумніви розумію, років зо два тому сам не вірив, що таке можливо. Але коли став заступником міністра в МОЗ і очолив напрямок трансплантації, зрозумів: це реально.
Єдине, що ми не можемо поки що вирішити - це страшний кадровий голод. Ті ж два роки тому в Україні було аж п'ятьох хірургів, які могли самостійно пересадити нирку. І троє людей, які були здатні пересадити печінку. На всю країну! А інші лікарі до цієї галузі не йшли. Бо грошей не платили, інфраструктури не було. Не бачили перспектив.
Потрібно ще виходити пацієнта
- У свій центр як набрали спеціалістів?
- По-перше, надходять гроші від держави, перспектива є. По-друге, до нас перейшов найталановитіший хірург Микола Миколайович Поляков, який зробив понад 1000 самостійних трансплантацій. Під нього було створено команду з молодих хлопців і дівчат. Сам я не дуже молодий, але все ж таки. І ми всі вчимося.
Я, наприклад, сьогодні зробив свою першу самостійну трансплантацію нирки, хоч у мене 15 років хірургічного стажу.
- То у вас дебют! Прийміть вітання!
- Так, дебют завдяки моєму вчителю Миколі Полякову. Але ж питання навіть не в тому, щоб нирку пересадити. Питання, як виходити далі пацієнта. Це дуже складний процес, який під силу лише злагодженій команді - анестезіологів, хірургів, гастроентерологів, лаборантів, медсестер, нянечок.
Ось так само і в інших центрах, як у нас, беруть наставника та навчають команди.
– Президент Всеукраїнської ради захисту прав пацієнтів Віктор Сердюк спрогнозував, що нам потрібно 5-6 років, аби досягти таких темпів трансплантацій, як у Білорусі.
- Я думаю, що таки менше. Питання, якою буде державна політика – медична, економічна, соціальна. У Білорусі, якщо брати лише трансплантацію, вона правильна.
Команда третю добу на роботі
- Чули, що у Білорусі трансплантологів добре заохочують морально та матеріально.
– Ось що я вам скажу. Моя команда третю добу на роботі. У нас є сім'ї, є діти, але ми живемо у клініці. Тут харчуємось і спимо у проміжках між операціями. Вчимося, читаємо, постійно розвиваємося, постійно ризикуємо.
Я не хочу нікого образити, але трансплантолог – це бог у медицині. І така праця має бути гідно оплачена. Пілотний проект має на увазі наявність фінансування для преміювання трансплантологів.
Головне, щоб пацієнт нічого не платив. Щоб трансплантацію міг собі дозволити і дядько-олігарх, і пенсіонерка, у якої відмовили нирки.
Зараз ми займаємося підготовкою до трансплантації печінки у нашому центрі. Сподіваюся, що незабаром відкриємо цю практику. Але щоб наважитися на таку операцію, хірургу, що вже відбувся, потрібно рік-півтора активної роботи під керівництвом досвідченого колеги.
- Ви зараз на підйомі все так розказуєте. А в одному з постів у фейсбуці написали: я не знаю, наскільки нас вистачить… Що це було?
- Я вже не пам'ятаю, що це було. Можливо, далася взнаки втома. Я не лише хірург, я ще й керівник. І на мені вся відповідальність.
Пацієнт не може чекати, коли ми розширимося
- Треба віддати належне, Михайле Степановичу, ви стрімко розкрутили свій центр – лише за 10 місяців. І в стрічках новин, і в тому ж фейсбуці багато подяк за донорські органи, за допомогу в пересадках.
- Коли в Україні почала нарешті розвиватись трансплантологія, наша клініка стала лідером у цьому напрямі. І я з повною відповідальністю про це говорю. Лідер за кількістю донорів, за кількістю трупних трансплантацій нирки. А за кількістю пересаджених органів ми наразі на третьому місці в країні.
- Не боїтеся швидкого вигоряння? Лікар, який мало спить та погано їсть – це ризик.
– Є таке поняття, як довгострокові стратегії. Країні потрібні трансплантаційні центри, але вони не з'являться за день. Це приміщення, обладнання, медикаменти та найголовніше - люди.
Ось у мене зараз у команді, включаючи медсестер та нянечок, близько 40 осіб. А потрібно вдвічі більше. Але пацієнт не може чекати, коли ми розширимося. Його необхідно класти на операцію, щойно з'являється донорський орган. Тобто прямо зараз, а не завтра чи за тиждень.
Тому ми вже не орієнтуємося, який день тижня, ніч надворі чи день. Нам неможливо важко, але ми щасливі. Тому що все виходить.
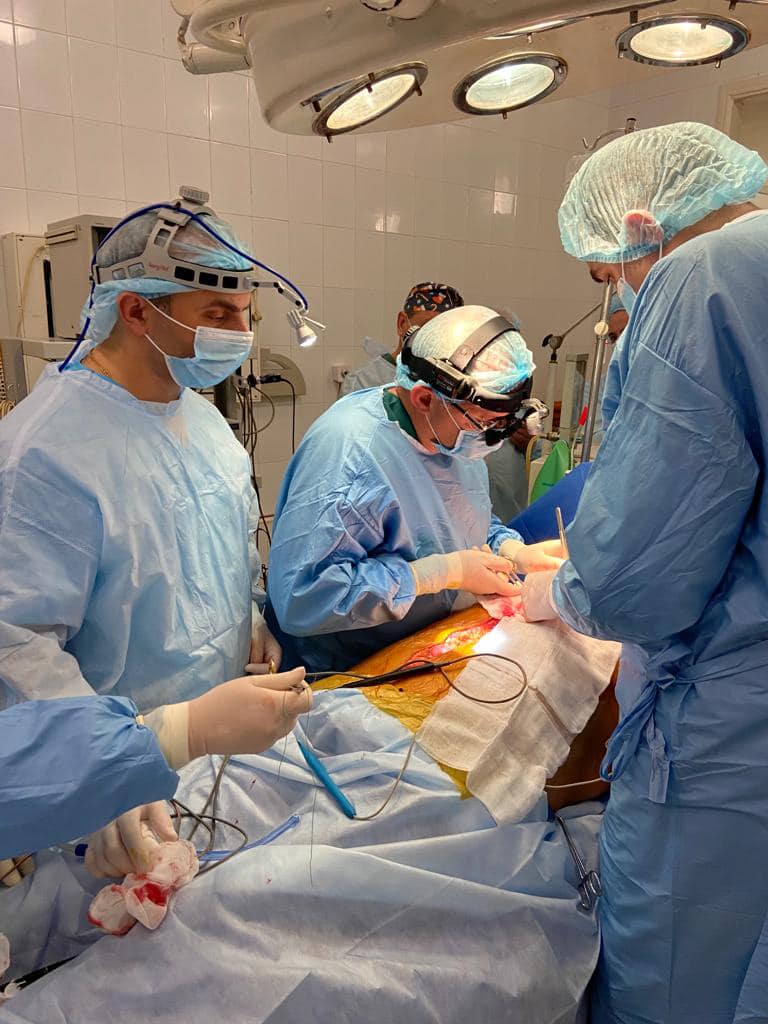
Операція з трансплантації – це складна робота великої команди спеціалістів. Фото: facebook.com/profile.php?id=100007183659352
На два-три роки нас таких вистачить
- А якщо цієї ночі з'явиться знову донор?
- Ми зможемо. Я абсолютно впевнений, що за два-три роки створимо такий центр, як його бачу. Буде велика команда, все буде налагоджено. Будуть зміни, розмірена робота та час для відпочинку.
На два-три роки нас таких, як зараз, вистачить.
- Нині в Україні кожна операція з пересадки органів сприймається як диво. А у європейських країнах?
– Це рутинна робота. Найвищий пілотаж медицини, але рутина. І ми цього прагнемо. Знаєте, про що я мрію? Що через рік не писатимуть у фейсбуці: ми зробили чергову трансплантацію нирки, ура! Не постить хірург районної лікарні: я зробив свій 500-й апендицит.
От і я хочу, щоб трансплантація в Україні стала банальністю, рутиною. І отримати її було б так само просто, як видалити запалений апендикс.
- Чи багато людей в Україні потребують трансплантації?
- Точних даних немає, зараз саме займаються їх упорядкуванням. Але цифри насправді не малі. У всій країні на діалізі знаходяться від 4000 до 5000 чоловік. З них 70% потрібна була б трансплантація.
З тяжкими захворюваннями серця тисяча точно є. А з цирозом печінки – це взагалі тисячі.
- Наприкінці вересня лікарня Шалімова відкрила листок очікування на трансплантацію легень. Така операція є дуже складною?
– Трансплантацію легень від посмертного донора вже зробили у Львівській клінічній лікарні швидкої допомоги. Операція реальна, але справді унікальна. Найскладніші трансплантації легень, кишковника та підшлункової залози.
Це те, чого ми прагнемо. Щоб у нашому центрі робили усі ці операції.

Михайло Загрійчук народився у 1979 році, закінчив Вінницький національний медичний університет. Веде стаж практичної роботи з 2005 року. Довгий час працював лікарем-хірургом у Національному інституті хірургії та трансплантології ім. А.А. Шалімова. У 2019 році обіймав посаду заступника міністра охорони здоров'я.
Лікар вищої категорії, кандидат медичних наук, доцент кафедри хірургії Національного медичного університету ім. А.А. Богомольця.
Нині завідувач Центру трансплантації Київської обласної клінічної лікарні.





